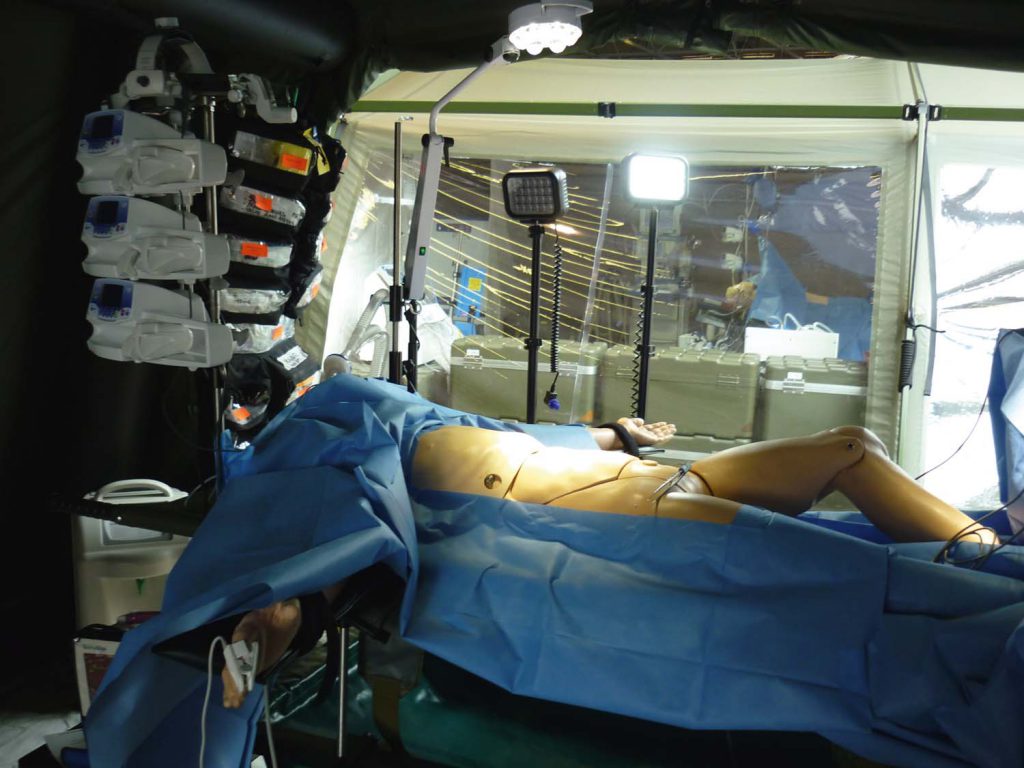
Pendant deux mois, cinq équipes médicales se sont succédé sur un module de chirurgie vitale (MCV), un équipement destiné à l’origine aux seules forces spéciales. Leurs séjours ont duré en moyenne dix jours.
D’après une étude de médecins du Service de santé des armées impliqués lors de ce mandat, 157 blessés ont été pris en compte sur la période, dont 61 % touchés par des éclats (artillerie, IED), des armes à feu (36 %) et des traumas liés à des chocs. Les blessures étaient concentrées dans les membres (56 %), le thorax (18 %), l’abdomen (13%), la tête (11 %) et la nuque (2 %). La plupart (73 %) des blessés étaient polytraumatisés, avec 1,6 blessure par patient, selon l’étude.
Les patients sont arrivés en ambulance, en 41 vagues, avec une moyenne de quasiment quatre blessés à chaque fois. Si tous étaient des hommes, 5 % étaient aussi des civils ; mais aucun enfant n’a pu être accueilli, faute de l’équipement spécifique et de la spécialité médicale nécessaire. Dans le cas de sur-affluence, le FAST (focused assessment with sonography for trauma) a été utilisé par l’anesthésiste pour optimiser les ressources médicales. Du fait de l’activité, un sixième membre (un infirmier) a été ajouté au noyau de base du MCV : deux chirurgiens, un médecin anesthésiste et son infirmier, et un infirmier de bloc.
Le document ne cite pas le pays d’intervention, qui ressemble furieusement à l’Irak puisque la langue commune était l’anglais. Les premiers hôpitaux n’étaient qu’à quatre heures de la ligne de front, par la route, qui était la « seule possibilité d’évacuation » pendant le mandat français. Là où le MCV français, lui, a été implanté entre 5 et 10 km de la zone des combats.